Підшлункова залоза – це незамінний орган, який виконує одночасно екзокринні й ендокринні функції, забезпечуючи як належний процес травлення, так і стабільність обміну речовин. З латини назва «pancreas» перекладається як «вся з м’яса» – саме так анатомічно описували її структуру давньогрецькі лікарі. В анатомо-фізіологічному сенсі підшлункова залоза це ключовий регулятор ферментативної активності шлунково-кишкового тракту та балансу глюкози в крові. Порушення в її роботі часто мають системний характер і супроводжуються помітним зниженням якості життя пацієнта, позначаючись на загальному самопочутті, вазі, витривалості, здатності організму до адаптації. Саме тому функції підшлункової залози мають надзвичайно велике значення у підтриманні фізіологічної рівноваги організму.
У цій статті ми розглянемо причини, клінічні прояви та сучасні методи лікування патологій підшлункової залози. Також проаналізуємо ефективність різних терапевтичних підходів, спрямованих на відновлення функцій підшлункової залози та стабілізацію загального стану пацієнтів.
Причини захворювань підшлункової залози
Причини розвитку патологій підшлункової залози безпосередньо пов’язані з анатомічними особливостями цього органа, умовами його кровопостачання та чутливістю до токсичних і метаболічних навантажень. Зважаючи на те, що підшлункова залоза виробляє як травні ферменти, так і гормони (наприклад, інсулін), будь-яке порушення у функціонуванні цих процесів може спричинити запальні, дегенеративні або ендокринні зміни. Враховуючи, де знаходиться підшлункова залоза – у ретроперитонеальному просторі позаду шлунка, – вона є вразливою до захворювань інших органів шлунково-кишкового тракту, таких як шлунок, жовчний міхур або дванадцятипала кишка. Ураження цих структур може опосередковано впливати на стан підшлункової залози, провокуючи вторинне запалення або функціональні порушення.
Найбільш частими причинами виникнення запалення підшлункової залози та інших патологій є:
- Надмірне вживання алкоголю. Хронічна інтоксикація алкоголем провокує ушкодження ацинарних клітин, що відповідають за синтез травних ферментів. Це сприяє активації ферментів у самій залозі, самоперетравленню її тканин та розвиткові запального процесу.
- Жовчнокам’яна хвороба та дисфункція жовчовивідних шляхів. Через анатомічний зв’язок із жовчними протоками порушення відтоку жовчі (наприклад, при наявності каменів або спазмах сфінктера Одді) може спричинити ретроградне потрапляння жовчі в протоки підшлункової залози.
- Нераціональне харчування. Надмірне вживання жирної, смаженої їжі, продуктів з високим вмістом консервантів, а також порушення режиму харчування створює надмірне навантаження на травну систему, включаючи ферментативну активність.
- Гормональні порушення та метаболічні зсуви. Порушення в роботі щитоподібної залози, наднирників або інших ендокринних органів впливають на обмін речовин. У результаті підвищується ризик дистрофічних змін у підшлунковій залозі, порушення секреції інсуліну та ферментів, що з часом може призводити до зниження як ендокринної, так і екзокринної функції органа.
- Генетична схильність та вроджені аномалії. В окремих випадках патологія підшлункової залози виникає на фоні спадкових генетичних порушень або вроджених аномалій її розвитку.
Наведені чинники можуть діяти як окремо, так і в сукупності, поступово виснажуючи резерви підшлункової залози.
З огляду на те, що будова підшлункової залози є складною, а її функції тісно пов’язані з роботою інших систем травлення, навіть незначні порушення можуть мати системний характер і потребують уважної діагностики та своєчасного лікування.
Типові ознаки ураження підшлункової залози
Клінічні прояви ураження підшлункової залози можуть бути як гострими, так і малопомітними, особливо на ранніх стадіях. Важливо звертати увагу навіть на незначні порушення самопочуття, адже вони можуть сигналізувати про дисфункцію органа, пов’язану зі змінами в секреції ферментів або порушенням гормонального балансу. Оскільки гормони підшлункової залози відповідають за обмін глюкози, а ферменти – за розщеплення поживних речовин, кожен симптом має патофізіологічне підґрунтя.
Найбільш поширені симптоми, що можуть вказувати на патології підшлункової залози:
- Біль у верхній частині живота (епігастрії) або в лівому підребер’ї. Неприємні відчуття можуть мати постійний або нападоподібний характер, віддавати в спину та посилюватися після прийому їжі.
- Порушення випорожнення (жирні або рідкі калові маси). Через зниження секреції ферментів порушується процес розщеплення жирів, що проявляється стеатореєю – наявністю неперетравленого жиру в калі.
- Відчуття нудоти та блювання після їди. Симптом пов’язаний з рефлекторною відповіддю на ферментативну недостатність та подразнення слизової шлунка й дванадцятипалої кишки.
- Зниження апетиту та втрата ваги. Через нездатність повноцінно засвоювати поживні речовини організм поступово втрачає масу тіла. Це може супроводжуватися загальною слабкістю і дратівливістю.
- Шкірні прояви або зміна кольору слизових. Іноді хронічні запальні процеси провокують розвиток жовтяниці, що проявляється пожовтінням шкіри та склер очей. Також можуть виникати свербіж, сухість шкіри або висипання – як наслідок порушення травлення та обміну речовин.
Ці клінічні прояви можуть вказувати як на функціональні розлади, так і на структурні зміни підшлункової залози, які можливо виявити лише при інструментальній діагностиці. При цьому розміри підшлункової залози не завжди прямо корелюють із виразністю симптомів, однак їх зміна – важливий діагностичний критерій.
Види патологій підшлункової залози
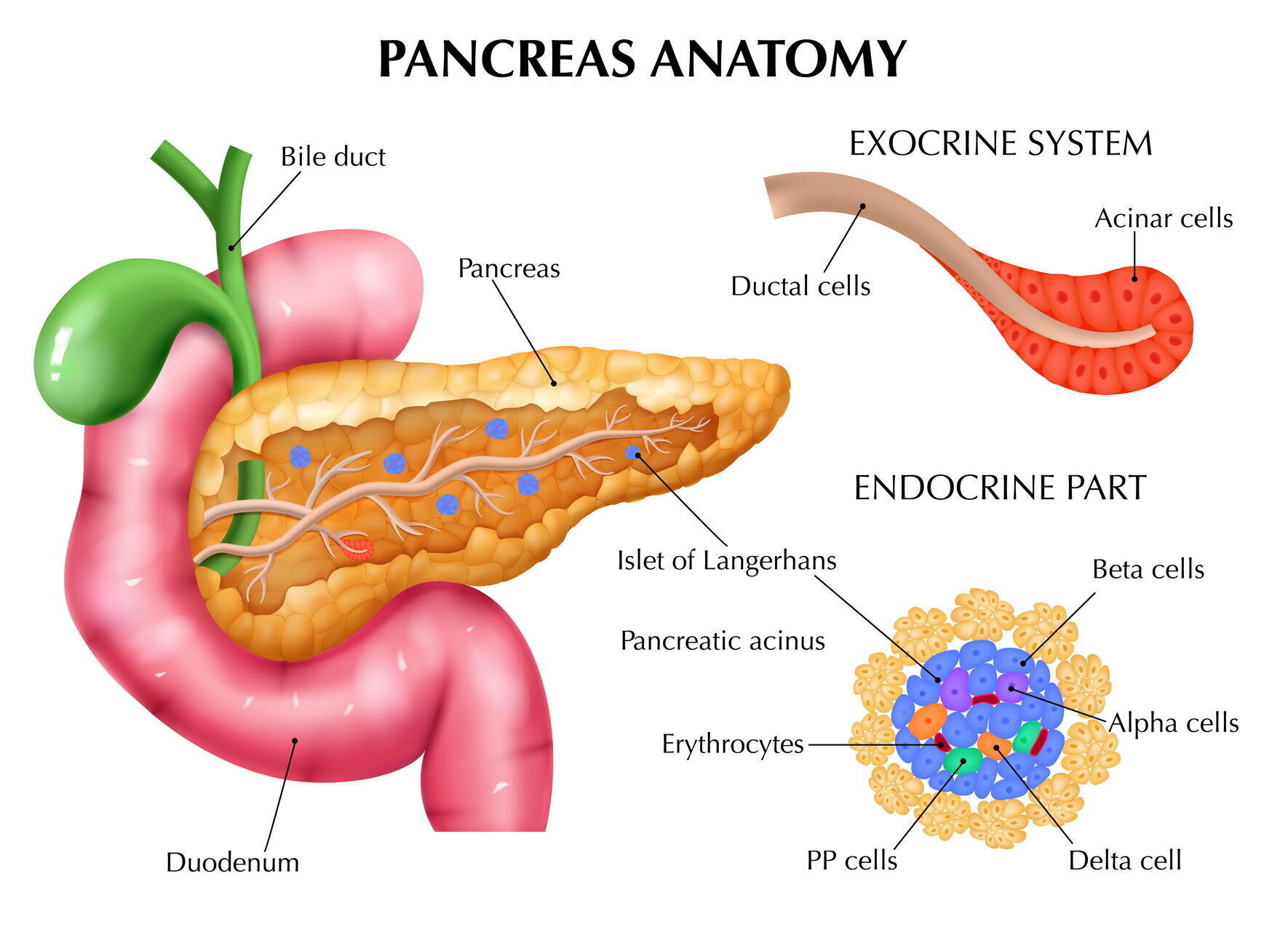
Класифікація захворювань підшлункової залози базується на патоморфологічних, клінічних і функціональних критеріях. Кожен тип патології має свій перебіг, механізми розвитку та підходи до діагностики. Знання про основні види дозволяє краще розуміти потенційні ризики та обирати тактику лікування ще на ранніх етапах.
До поширених видів захворювань підшлункової залози належать:
- гострий панкреатит – гостре запалення підшлункової залози, яке зазвичай має раптовий початок і супроводжується сильним болем, нудотою, блюванням та порушенням травлення. Часто потребує госпіталізації та інтенсивної терапії;
- хронічний панкреатит – повільно прогресуюче ураження підшлункової залози з періодичними загостреннями, яке призводить до поступового зниження її функцій. Супроводжується склерозом тканин і утворенням фіброзних ділянок;
- стеатоз підшлункової залози – це стан, при якому функціональні клітини органа заміщуються жировою тканиною. Стеатоз підшлункової залози, лікування якого залежить від стадії процесу, часто має безсимптомний початок і вимагає корекції харчування та способу життя;
- некроз підшлункової залози – один із найтяжчих варіантів перебігу гострого запалення. Некроз підшлункової залози, симптоми якого включають сильний біль, інтоксикацію та гарячку, потребує термінового медичного втручання через високий ризик сепсису;
- пухлинні процеси (доброякісні та злоякісні) – новоутворення можуть мати тривалий безсимптомний перебіг. Часто виявляються випадково під час обстеження або на пізніх стадіях. Для діагностики використовують онкомаркери та візуалізаційні методи;
- цукровий діабет панкреатогенного типу – порушення вуглеводного обміну, що виникає на тлі ураження ендокринної частини підшлункової залози та зниження секреції інсуліну.
Розмежування цих видів має не лише академічне значення – воно безпосередньо впливає на клінічне ведення пацієнта, прогноз та оцінку ризику ускладнень. Рання диференціація патології значно підвищує шанси на успішну терапію.
Діагностика
Діагностика підшлункової залози передбачає комплексний підхід, який включає як лабораторні аналізи, так і інструментальні методи. Надзвичайно важливо оцінити не лише функціональні показники, а й морфологічні зміни залози, оскільки багато патологій тривалий час розвиваються без виражених симптомів.
До основних методів діагностики підшлункової залози належать:
- УЗД підшлункової залози: норма показує чіткі контури органа, однорідну структуру паренхіми та відсутність розширення проток;
- аналіз крові на ферменти (амілаза, ліпаза): підвищення рівнів цих ферментів свідчить про активну фазу запального процесу або деструкцію тканин підшлункової залози, особливо при гострому панкреатиті;
- комп’ютерна томографія (КТ): один з найбільш інформативних методів виявлення змін паренхіми, кальцинатів, псевдокіст або набрякових змін, також дозволяє оцінити ступінь ураження навколишніх тканин;
- магнітно-резонансна томографія (МРТ): застосовується для детального вивчення протокової системи, а також при підозрі на новоутворення, зокрема в складнодоступних сегментах підшлункової;
- онкомаркери підшлункової залози (наприклад, СА 19-9): має діагностичну цінність у виявленні онкологічних процесів на ранній стадії або для контролю динаміки після лікування пухлин.
Кожен з методів має власні показання та обмеження, тому остаточне рішення щодо діагностичної тактики приймає лікар. Поєднання даних УЗД, лабораторних маркерів та томографії значно підвищує точність діагнозу.
Лікування
Терапевтична тактика при ураженні підшлункової залози залежить від типу захворювання, стадії, а також ступеня функціональної недостатності. Під час вибору підходу до лікування враховують особливості перебігу, лабораторні показники, супутні патології та скарги пацієнта. Сформоване лікування повинне впливати не лише на симптоми, а й на першопричини порушень.
До основних методів лікування захворювань підшлункової залози належать:
- Корекція харчування та сувора дієта. Найважливіший крок у стабілізації стану. Раціон виключає смажені, жирні, гострі продукти, алкоголь, газовані напої, зменшує навантаження на травну систему. Часте дробне харчування підтримує фізіологічну активність залози та запобігає загостренню.
- Ферментозамісна терапія. У разі зниження секреції ферментів підшлункова залоза не здатна повноцінно перетравлювати їжу. Призначення препаратів із ліпазою, амілазою та протеазою покращує процес засвоєння поживних речовин.
- Протизапальна та спазмолітична терапія. При вираженому больовому синдромі (особливо коли пацієнт описує, як болить підшлункова залоза) застосовують препарати для зняття больового синдрому та зменшення внутрішньопротокового тиску. Це покращує відтік секрету та знижує ризик ускладнень.
- Контроль рівня глюкози та інсулінотерапія. У випадках порушення ендокринної функції необхідно контролювати рівень цукру в крові. При інсулінодефіциті призначають інсулін або цукрознижувальні препарати.
- Хірургічне втручання або дренування. Ускладнення, як-от абсцеси, кісти, некроз, потребують оперативного втручання. Залежно від локалізації й тяжкості змін застосовують малоінвазивні або відкриті методики.
Знання про те, як лікувати підшлункову залозу, має базуватися лише на рекомендаціях фахівця. Самолікування несе серйозні ризики – наприклад, неконтрольоване вживання ферментів може поглибити запалення, а самостійне скасування дієти при хронічному панкреатиті призводить до загострення та структурного руйнування тканин.
Профілактика
Профілактика порушень функцій підшлункової залози ґрунтується на підтримці стабільного метаболічного стану та запобіганні факторам, що перевантажують цей чутливий орган. Особливу увагу слід приділяти контролю харчової поведінки, рівню стресу й стану інших органів травної системи, оскільки саме вони найчастіше стають тригерами збоїв у роботі залози. Крім того, важливо зберігати нормальний баланс речовин, які продукують гормони підшлункової залози, адже навіть незначні відхилення можуть призвести до ланцюгових порушень.
До ефективних заходів первинної профілактики входять:
- Регулярна фізична активність помірної інтенсивності. Аеробні навантаження сприяють поліпшенню чутливості до інсуліну та зменшенню ризику розвитку метаболічного синдрому. Це непрямо знижує ймовірність виникнення діабету та жирової інфільтрації тканин підшлункової.
- Профілактика жовчнокам’яної хвороби. Оскільки відтік жовчі безпосередньо впливає на роботу підшлункової, важливо вчасно виявляти і лікувати дискінезії, холецистит та інші розлади біліарної системи, що можуть провокувати застій жовчі.
- Обмеження неконтрольованого вживання лікарських засобів. Тривале застосування деяких антибіотиків, сечогінних або гормональних препаратів без медичного нагляду може чинити токсичний вплив на ацинарні клітини та спричинити ферментативний дисбаланс.
- Уникнення частих переїдань і строгих дієт. Різкі зміни в харчуванні, як і надмірне навантаження на травну систему, порушують адаптивні механізми залози, що підвищує ризик функціональних збоїв і запалення.
- Відмова від алкоголю та куріння. Алкоголь токсично впливає на ацинарні клітини та сприяє активації ферментів усередині залози, що провокує запалення. Куріння, своєю чергою, порушує мікроциркуляцію в тканинах і підсилює окислювальний стрес, погіршуючи відновлення функцій органа. Сукупна дія цих факторів значно підвищує ризик хронічного панкреатиту та новоутворень.
Завдяки впровадженню таких стратегій можна знизити навантаження на орган і запобігти розвитку порушень, які потребують тривалого лікування або інвазивного втручання. Збереження балансу в системі, де гормони підшлункової залози відіграють ключову роль, є основою здорового метаболізму.
Підшлункова залоза – це один з ключових органів травної та ендокринної системи, що відповідає за вироблення ферментів і гормонів, необхідних для повноцінної роботи організму. Вона регулює обмін речовин, зокрема рівень глюкози, а також забезпечує ефективне травлення. Розуміння того, що підшлункова залоза виробляє інсулін, трипсин та інші важливі речовини, дозволяє глибше усвідомити важливість її злагодженої функції в загальній фізіології.
Захворювання цього органа можуть мати серйозні наслідки – від тимчасових порушень до хронічних станів. Тому при перших симптомах важливо звернутися до лікаря, а не займатися самолікуванням. Комплексна діагностика, зокрема визначення УЗД норми та онкомаркерів, дозволяє швидко поставити правильний діагноз.
Для збереження функцій підшлункової залози слід вести здоровий спосіб життя, дотримуватися профілактичних заходів та своєчасно лікувати супутні захворювання. У разі потреби – звертайтеся до фахівців мережі аптек «Бажаємо здоров’я», які працюють у Києві та інших містах України (окрім тимчасово окупованих територій). Тут вам допоможуть підібрати відповідні засоби для підтримки травлення, ферментотерапії або профілактики, враховуючи ваші індивідуальні потреби та рекомендації лікаря.














Коментувати публікацію