Феохромоцитома належить до рідкісних ендокринних патологій, які мають непропорційно великий вплив на системну регуляцію організму та загальне самопочуття людини. З медичного погляду феохромоцитома – це є гормонально активна пухлина, що походить із хромафінних клітин мозкової речовини надниркових залоз і продукує надлишкову кількість катехоламінів – адреналіну, норадреналіну та іноді дофаміну. Назва захворювання походить від грецьких слів phaios – «темний», chroma – «колір» і kytos – «клітина», що відображає здатність пухлинних клітин темніти під час гістохімічного фарбування солями хрому. У клінічному контексті ця патологія сприймається не лише як локальне ураження наднирників, а як стан, що може впливати на серцево-судинну систему, обмін речовин, роботу нервової системи та загальну гемодинамічну стабільність організму.
У цьому матеріалі буде розглянуто медичне значення феохромоцитоми наднирників, особливості її впливу на ендокринну систему та сучасні підходи до діагностики й лікування цієї патології.
Причини та фактори розвитку феохромоцитоми
Феохромоцитома належить до пухлин нейроендокринного походження, що формуються з хромафінних клітин мозкової речовини наднирників. У більшості випадків вона виникає спорадично, однак приблизно у 30–40% пацієнтів має генетичну природу. Розуміння причин розвитку цієї патології важливе не лише для лікування, а й для скринінгу родичів та раннього виявлення захворювання.
Основні причини та фактори розвитку:
- генетичні мутації, що порушують механізми контролю клітинного поділу, вважаються однією з ключових причин розвитку феохромоцитоми, навіть за відсутності зовнішніх чинників;
- спадкові синдроми, пов’язані з ураженням ендокринної системи, створюють внутрішні умови для неконтрольованого росту клітин наднирникової медули;
- порушення ембріонального розвитку хромафінних клітин можуть формувати передумови для їх подальшої патологічної проліферації в дорослому віці;
- дисфункція молекулярних шляхів, що відповідають за кисневий обмін у клітинах, призводить до активації псевдогіпоксичних механізмів, які стимулюють ріст пухлинної тканини;
- зміни у системах внутрішньоклітинної сигналізації впливають на здатність клітин реагувати на регуляторні гормональні імпульси;
- порушення апоптозу – програмованої загибелі клітин – створює умови для накопичення клітин із патологічними властивостями;
- взаємодія кількох чинників одночасно, зокрема спадкових і молекулярних, може прискорювати процес трансформації наднирникової тканини.
Феохромоцитома (рідкісна гормонально активна пухлина наднирників) найчастіше виявляється у дорослих осіб працездатного віку, переважно між 30 і 50 роками, без вираженої різниці за статтю. Водночас підвищений ризик спостерігається у людей з обтяженим сімейним анамнезом або носіїв спадкових ендокринних синдромів, у яких патологія може проявлятися в молодшому віці. У дитячій популяції феохромоцитома зустрічається значно рідше, однак саме в цій групі частіше має генетичне підґрунтя, що впливає на особливості перебігу захворювання.
Симптоми феохромоцитоми
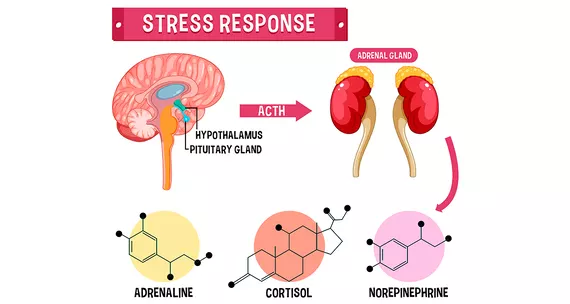
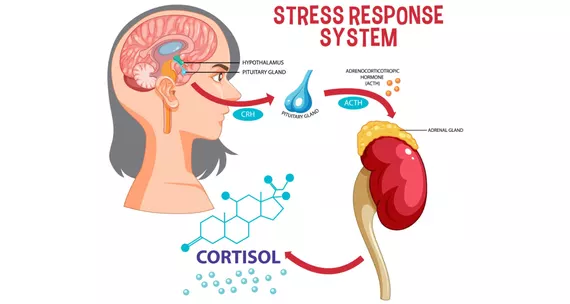
Клінічні прояви пухлини надниркових залоз або параганглію виникають внаслідок надмірного та неконтрольованого викиду катехоламінів – адреналіну, норадреналіну та дофаміну – у кровообіг. Ці гормони стресу провокують раптові зміни в роботі серцево-судинної системи, метаболізмі та функціонуванні внутрішніх органів, що проявляється характерними нападами або постійними порушеннями. Феохромоцитома, симптоми якої нерідко маскуються під інші захворювання, може тривалий час залишатися недіагностованою через неспецифічність окремих клінічних проявів.
Основні симптоми феохромоцитоми:
- Артеріальна гіпертензія – стійке або пароксизмальне (нападоподібне) підвищення артеріального тиску до 200/120 мм рт. ст. і вище є найхарактернішою ознакою,
- Класична тріада симптомів – інтенсивний головний біль пульсуючого характеру (у 80-90% випадків), надмірна пітливість з проливними холодними потами (у 60-70% пацієнтів) та серцебиття з відчуттям сильних ударів серця, що виникають раптово й часто поєднуються з різким підйомом тиску.
- Психоемоційні порушення – раптове відчуття страху, тривоги, панічні атаки, внутрішнє тремтіння, збудження або відчуття наближення смерті супроводжують викид катехоламінів у 30-40% випадків.
- Кардіальні симптоми – тахікардія з частотою серцевих скорочень 120-160 ударів на хвилину, аритмії (екстрасистолія, пароксизмальна тахікардія), болі в ділянці серця стискаючого або колючого характеру, що не пов'язані з фізичним навантаженням.
- Гастроінтестинальні прояви – нудота та блювання під час гіпертонічних кризів (у 40-50% випадків), болі в животі спазматичного характеру, запори через пригнічення перистальтики кишечника надлишком адреналіну.
- Метаболічні порушення – підвищення рівня глюкози в крові, порушення толерантності до глюкози, можливий розвиток вторинного цукрового діабету, зниження маси тіла через посилений катаболізм.
- Бліді шкірні покриви – раптова блідість обличчя та шиї під час нападу через спазм периферичних судин, мармуровість шкіри, похолодання кінцівок відзначаються у 30-40% пацієнтів.
- Ортостатична гіпотензія – зниження артеріального тиску на 20-30 мм рт. ст. і більше при переході з горизонтального в вертикальне положення супроводжується запамороченням, потемнінням в очах, нестійкістю ходи у 20-30% випадків через порушення регуляції судинного тонусу та зменшення об'єму циркулюючої крові.
- Зорові порушення – затуманення зору, мерехтіння «мушок» перед очима, тимчасове зниження гостроти зору під час гіпертонічних кризів через спазм судин сітківки та набряк зорового нерва.
- Підвищена температура тіла – субфебрилітет (37,1-37,5°C) або навіть фебрильна температура до 38-39°C під час нападів через прискорення метаболізму та теплопродукції, що спостерігається у 15-20% пацієнтів і може імітувати інфекційні захворювання.
Клінічні прояви феохромоцитоми можуть значно варіювати за інтенсивністю та частотою залежно від розміру пухлини, швидкості секреції гормонів та індивідуальної чутливості організму до катехоламінів. Важливо розуміти, яка з ознак не характерна для феохромоцитоми – стійка брадикардія (уповільнення серцевого ритму нижче 60 ударів на хвилину), постійна гіпотензія (за винятком ортостатичних епізодів), виражена сонливість без гіпертензивних нападів і гіпоглікемія, оскільки надлишок катехоламінів зазвичай спричиняє тахікардію, підвищення артеріального тиску та гіперглікемію.
Види
Феохромоцитома поділяється на кілька видів залежно від біологічних властивостей пухлинної тканини, локалізації та характеру росту, що має важливе значення для клінічної оцінки стану пацієнта. Найчастіше виділяють доброякісні форми, які характеризуються локальним ростом без ознак поширення за межі наднирників, та варіанти з більш агресивною поведінкою клітин. Окрему увагу в клінічній практиці приділяють таким формам, як злоякісна феохромоцитома, для якої властиве інвазивне зростання та потенціал до метастазування. Також розрізняють однобічні та двобічні форми, надниркову і позанадниркову локалізацію (парагангліоми), спорадичні та спадкові варіанти, а також пухлини з різним профілем гормональної активності, що визначає особливості перебігу захворювання та прогноз.
Така класифікація дає змогу комплексно оцінити ризики й прогноз захворювання, не обмежуючись аналізом окремих симптомів.
Діагностика
Діагностика феохромоцитоми ґрунтується на поетапному поєднанні лабораторних та інструментальних методів, що дозволяють підтвердити гормональну активність новоутворення та встановити його локалізацію. Первинна увага приділяється визначенню біохімічних маркерів у крові та сечі, які відображають надлишкову продукцію катехоламінів або їх метаболітів. Після лабораторного підтвердження застосовуються методи візуалізації, спрямовані на детальну оцінку наднирників і можливих позанаднирникових вогнищ. У складних або нетипових випадках діагностичний алгоритм може доповнюватися функціональними дослідженнями та генетичним тестуванням, особливо за наявності спадкових факторів.
Лікування феохромоцитоми
Терапевтична тактика при цьому стані вибудовується поетапно та спрямована на контроль гормональної активності, стабілізацію гемодинаміки й усунення джерела надлишкової секреції. Саме поєднання медикаментозної підготовки та інвазивних методів визначає ефективність підходу, оскільки феохромоцитома, лікування якої потребує ретельного планування, не допускає спонтанних або фрагментарних рішень.
- Медикаментозна підготовка (передопераційний етап) спрямована на стабілізацію артеріального тиску, корекцію тахікардії й зменшення ризику гіпертензивних кризів під час оперативного втручання.
- Хірургічне втручання є основним методом лікування та спрямоване на повне усунення джерела надлишкової гормональної секреції. Тип оперативного доступу визначається розмірами пухлини, її локалізацією та клінічним станом пацієнта, що зумовлює індивідуальний підхід до вибору тактики.
- Післяопераційне спостереження включає контроль гормональних показників і гемодинамічних параметрів для оцінки повноти проведеного лікування.
- У разі неможливості радикального втручання застосовуються додаткові методи контролю гормональної активності з метою зменшення системного навантаження на організм.
Лікування феохромоцитоми поєднує прийом спеціальних ліків для стабілізації тиску та роботи серця і подальше хірургічне втручання. Важливо, щоб усі етапи проводилися послідовно та під контролем лікарів різних спеціальностей, адже саме чіткий план лікування забезпечує його безпечність і кращий прогноз.
Медикаменти проти пухлин та захворювання імунної системи
Феохромоцитома належить до рідкісних ендокринних патологій, які потребують комплексного та виваженого підходу до оцінки, діагностики й лікування. Узагальнюючи наведене вище, можна стверджувати, що саме гормональна активність і біологічні особливості пухлини наднирників визначають клінічну значущість цього стану та складність його медичного супроводу. Своєчасне звернення до фахівців, коректна діагностика й контрольоване лікування є ключовими умовами безпечного ведення пацієнта. Для придбання призначених лікарем препаратів можна звернутися до мережі аптек «Бажаємо здоров’я» в Києві та інших містах України (окрім тимчасово окупованих територій). Водночас слід пам’ятати, що самолікування може становити серйозну загрозу для здоров’я, оскільки неконтрольований прийом препаратів або ігнорування медичних рекомендацій здатні призвести до тяжких ускладнень і погіршення загального стану.














Коментувати публікацію